Диабетической ретинопатией называется поражение сосудов сетчатки глаза, вследствие чего происходит прогрессирующее ухудшение зрения. Патология возникает у большинства лиц, страдающих сахарным диабетом 1 типа, и примерно у 40% с диабетом 2 типа. Риск развития полной слепоты у таких пациентов в 25 раз выше, чем в среднем по популяции. Диабетическая ретинопатия развивается у каждого третьего. Не позднее 5 лет с момента дебюта сахарного диабета всем пациентам необходимо встать на офтальмологический учет во избежание прогрессирования ретинопатии.
Механизм развития
При сахарном диабете в крови циркулирует повышенное количество глюкозы. Она повреждает тонкую внутреннюю выстилку сосудов (эндотелий), путем снижения его антиоксидантной защиты и разрушения клеток. Эндотелий выполняет барьерную функцию, выделяет вещества, регулирующие тонус сосудов и коагуляцию крови. Гликемия также стимулирует образование атеросклеротических бляшек, активизирует факторы тромбообразования.
На фоне диабета сосуды, в том числе глаз, становятся проницаемыми, нарушается их сократительная способность, происходит закупорка сгустками крови. В результате возникает ретинальная ишемия – дефицит питания и кислородоснабжения сетчатки. В ответ организм запускает компенсационный механизм образования новых сосудов. Они беспорядочно разрастаются по сетчатке и задней части стекловидного тела.
Стенки новых сосудов неполноценны. Они пропускают сквозь себя плазму, компоненты крови, которые раздражают ткани, становятся причиной рубцевания. В итоге стекловидное тело постепенно отделяется от сетчатки, а сама она отходит от сосудистой оболочки.
На выраженных стадиях ретинопатии сосуды начинают прорастать через радужку, перекрывают угол передней камеры, через который оттекает внутриглазная влага. В отсутствие нормального дренажа повышается давление, возникает неоваскулярная глаукома.
Основные симптомы
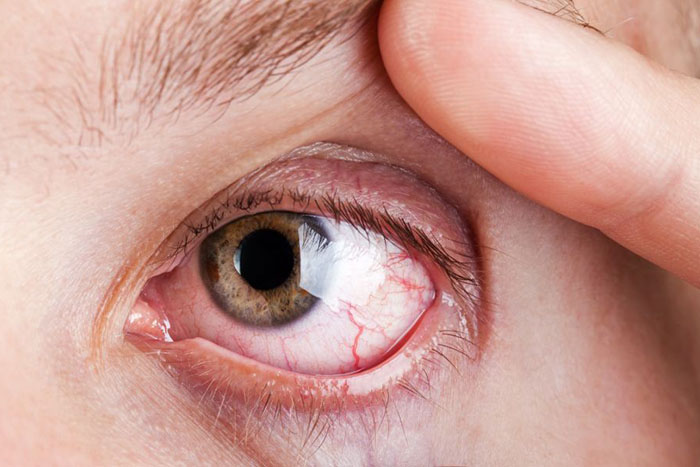
Ретинопатия может длительное время не проявлять себя. При ретинальных кровоизлияниях пациенты жалуются на образование перед глазами движущихся пятен, сетки, паутины. Дефекты пропадают по мере рассасывания кровоизлияний. При отслойке сетчатки возникает завеса, ограничивающая обзор. Острота зрения падает.
Повышенный уровень глюкозы опасен и для нервных окончаний. Некоторые пациенты с диабетом отмечают двоение картинки перед глазами, опущение верхнего века. Данные симптомы свидетельствуют о поражении 3 и 4 пар черепномозговых нервов.
Лечение
Лечение диабетической ретинопатии проводится параллельно с компенсацией сахарного диабета. Важно стабилизировать давление, нормализовать липидный обмен и работу почек. К лечению подключаются эндокринолог, невролог, терапевт.
Состав медикаментозной терапии:
-
Препараты для укрепления стенок сосудов, повышения их защиты от повреждения окислительным стрессом (ангиопротекторы, антиоксиданты).
-
Средства для улучшения текучести крови, ее микроциркуляции.
-
Глюкокортикостероиды для устранения отека стекловидного тела. Препарат вводится внутрь глаза инъекционно.
-
Блокаторы роста сосудов. Также вводятся инъекционно интравитреально.
Медикаментозная терапия не всегда дает удовлетворительный результат. В ряде случаев для спасения зрения необходима лазерная коагуляция сетчатки. Показания, определяемые по результатам диагностики:
-
ишемия сетчатки;
-
неоваскуляризация – появление новых сосудов;
-
отек макулы – желтого пятна в центре сетчатки.
Лазерная коагуляция применяется при прогрессировании ретинопатии, наблюдаемом спустя 3 месяца после компенсации диабета.
Методы лазерной коагуляции
В зависимости от характера поражения сетчатки применяют следующие виды коагуляции:
-
Фокальная. Выполняется при наличии на сетчатке ограниченных патологических очагов. Это могут быть истончения по ее периферии, разрывы, зоны проницаемости сосудов, микроаневризмы. Лазерный луч точечно воздействует на очаг, запаивая его и препятствуя распространению.
-
Барьерная. Лазерное воздействие направлено на предотвращение отслойки сетчатки от сосудистой оболочки. Луч воздействует точечно в несколько рядов вокруг макулы.
-
Панретинальная. Лазер действует по всей сетчатке, кроме макулы. Методика применяется при обширной ишемии сетчатки. Для достижения результата может потребоваться несколько сеансов.
Все процедуры занимают несколько минут, проводятся под местной анестезией. Госпитализация не требуется.
Витреоретинальная хирургия
При появлении спаек, наличии постоянно кровоточащих сосудов, активной отслойке стекловидного тела производится удаление последнего. Данная операция эффективна при наличии диффузного (распространенного) макулярного отека, в то время как панретинальная коагуляция может его усилить.
В ходе процедуры предварительно контрастируют внутреннюю пограничную мембрану стекловидного тела, после чего ее аккуратно пинцетом отслаивают. На место удаленной субстанции вводят стерильный газ. Он оказывает требуемое давление на сетчатку, удерживая ее на месте.
Долгосрочные наблюдения за пациентами после витрэктомии показали ее высокую эффективность. В течение года наблюдается повышение остроты зрения. Результат витрэктомии, выполненной на ранних стадиях ретинопатии, зачастую сохраняется пожизненно. Неоваскуляризация рецидивирует только в 2% случаев.
Подробнее о том, как проводятся при диабетической ретинопатии операции, − на сайте https://excimerclinic.ru/retina/diabeticretino/.
Прогноз
При оказании адекватной помощи до развития осложнений многие последствия диабетической ретинопатии можно повернуть вспять. Пропадают капиллярные микроаневризмы, интраретинальные кровоизлияния, выпоты. Новообразованные сосуды запустевают и разрушаются. В ряде случаев стойкая ремиссия наступает спонтанно по мере компенсации сахарного диабета и нормализации обменных процессов.